NUOVE TECNOLOGIE NELLA CHIRURGIA MINIINVASIVA DELLE ALTE VIE AEREE: TRATTAMENTI
DILATATIVI CON BALLOON NELLE RINOSINUSITI E NELLE STENOSI TUBARICHE
L. Di Rienzo Businco, A. Di Rienzo Businco
DILATAZIONE DEGLI OSTI DEI SENI PARANASALI CON
BALLOON: LA SINUPLASTICA DILATATIVA
Le patologie respiratorie rinosinusali, non essendo
associate né a mortalità né a lunga ospedalizzazione, vengono talvolta
considerate di importanza secondaria, ma rappresentano un problema sanitario
globale che interessa fino al 35% della popolazione dei paesi industrializzati
ed è in costante aumento. In molti Stati, per alcune fasce di età, la prevalenza
delle patologie respiratorie della alte vie aeree è superiore al 50%. Colpiscono
soggetti di tutte le età di ogni regione, etnia e classe socio-economica. Circa
500 milioni di persone ne soffrono nel mondo e sembra che il dato sia in forte
aumento. L’impatto economico della rinosinusite è poco indagato e
probabilmente sottostimato per il fatto che i costi di gestione non sono,
per il singolo, molto elevati, ma per fare un esempio solo negli Stati Uniti si
parla di molte decine di miliardi di dollari l’anno. Sono numerose le giornate
perse (assenteismo dal lavoro) a causa di processi infiammatori o infettivi
acuti a carico delle prime vie aeree ed in particolare per le rinosinusiti acute
o croniche riacutizzate, con il loro corteo sintomatologico di ostruzione
nasale, algie, secrezioni, congiuntiviti e stati ansiosi; è facilmente intuibile
come da ciò derivi un importante danno economico, ma è interessante sapere che,
sempre negli stati Uniti, in caso di “presentismo” (la presenza forzata al
lavoro), le stesse patologie arrecano un danno economico maggiore, divenendo
responsabili di scarso rendimento, contagio e maggior rischio di errori e di
incidenti 1, 2, 3, 4.
Negli ultimi anni, con l’approvazione della FDA-USA
del 2005, una innovativa tecnologia americana per il trattamento delle
rinosinusiti croniche (CRS), mutuata dalle tecniche di angioplastica, si è
andata progressivamente diffondendo tra i chirurghi ad integrazione o, spesso,
in sostituzione della classica FESS (Chirurgia Endoscopica Funzionale dei Seni
Paranasali) e ad oggi sono state trattate oltre 250.000 persone nel mondo, di
cui poco più di un migliaio in Italia, con questa metodica. Si tratta appunto
della sinuplastica dilatativa (BSP Balloon SinuPlasty), che viene
realizzata mediante un palloncino latex-free (balloon, fig.1)
gonfiato per 6-12 secondi a livello dell’ostio del seno coinvolto
dall’infiammazione, consentendo in questo modo il rapido drenaggio e la
guarigione della sinusite stessa. La BSP viene generalmente eseguita in
Day-surgery ed anestesia generale endovenosa (il paziente può tornare a tutte le
sue normali attività entro 24-48 ore dalla procedura), ma sulla scorta della
grande esperienza dei centri USA e della recente semplificazione della tecnica e
del device, si assiste al sempre maggiore sviluppo e diffusione di
procedure ambulatoriali eseguite in anestesia locale (in office) 5,
6.
La metodica di BSP, infatti, non prevede né tagli,
né applicazione di tamponi nasali, né rischi emorragici, riducendo così al
minimo i disagi per il paziente che può essere trattato anche in regime
ambulatoriale in sicurezza, considerato il basso tasso di complicanze rispetto
alla FESS. La sinuplastica ha di fatto rivoluzionato i vecchi interventi per le
CRS che erano molto invasivi e ad alto impatto intra e postoperatorio per il
paziente; interventi che, erano spesso rifiutati dai pazienti, specie in età
pediatrica. La sinuplastica con balloon è talmente mininvasiva che può
essere eseguita su tutti i pazienti (la BSP è utilizzabile in casi pediatrici di
sinusite mascellare), anche in concomitanza con terapie mediche nasali o
generali in corso per la sinusite stessa 7, 8. Questo perché,
preservando le strutture anatomiche ed il delicato rivestimento di mucosa
nasosinusale, consente la somministrazione ed il corretto assorbimento dei
farmaci necessari per trattare la patologia flogistica associata senza necessità
di attendere la guarigione postoperatoria (che nella chirurgia senza balloon può
richiedere anche alcuni mesi).
Il cardine della rivoluzione introdotta della BSP è
stato la possibilità di fornire al paziente con CRS sino a ieri candidato
esclusivamente alla chirurgia, un’opportunità mini-invasiva, efficace, sicura e
mirata al meccanismo fisiopatologico della malattia stessa, attraverso lo
sviluppo di un kit procedurale dedicato, evolutosi nel tempo, in grado di
effettuare una semplice e selettiva dilatazione delle aperture naturali dei seni
paranasali (mascellare, frontale e/o sfenoidale) attraverso il gonfiaggio a
pressione di un palloncino specifico (Fig.1). Questa apertura funzionale degli
osti dei seni consente il rispetto della mucosa circostante - che non viene in
alcun modo tagliata o strappata – e ripristina il corretto drenaggio fisiologico
sinusale e la sua ventilazione (fig. 2). Results
vary by individual. I risultati ottenuti dalla BSP mantengono una
stabilità di efficacia nel tempo, anche perchè gli spazi di transizione
nasosinusali post-dilatazione, specie a livello degli osti sinusali, sono
rivestiti da mucosa sana, costituendo un fattore preventivo verso le restenosi
3, 9, 10. A clinical study of 1,036
patients at multiple institutions reported that sinus symptoms improved in 95%
of patients at an average follow-up period of 9 months. (
4
)
In another study, patients reported symptom improvement up to two years after
having the procedure. (
3
)
Uno studio clinico multicentrico su 1.036 pazienti
ha rilevato che i sintomi sinusitici sono migliorati nel 95% dei pazienti per un
periodo medio di follow-up di 9 mesi 11. In un altro studio, i
pazienti hanno riferito un miglioramento dei sintomi misurato sino a due anni
dopo la procedura 12. Numerosi studi clinici inoltre hanno dimostrato
che la BSP è una procedura sicura, minimamente invasiva, e capace di migliorare
significativamente la qualità della vita, e anche la nostra esperienza su 114
seni trattati con follow-up minimo di 1 anno ha rilevato un significativo
miglioramento dei sintomi nasosinusali allo SNOT-20 3.
La BSP è una metodica indolore e minimamente
invasiva, che potremmo quasi non definire chirurgia, al massimo “chirurgia
gentile”, in luogo della più generica dizione di "chirurgia", che evoca,
consciamente o inconsciamente, immagini cruente. La BSP richiede
certamente l’abilità tecnica e le conoscenze anatomiche del chirurgo, ma agisce
limitandosi all’impiego della sola forza pressoria del balloon dilatato, senza
fresature né tagli; questa ridotta invasività appare estremamente attuale alla
luce delle linee guida di EPOS 2012, che indicano la necessità di considerare il
trattamento chirurgico per rinosinusiti che non rispondono già dopo 3 mesi di
terapia medica adeguata 13. Crediamo a tale proposito che avere a
disposizione nel proprio bagaglio di opzioni terapeutiche uno step chirurgico
mininvasivo quale quello offerto dalla BSP, rappresenti per il medico uno
strumento utile ed innovativo per modulare la scelta di successivi interventi
chirurgici a maggiore invasività (che il chirurgo endoscopista che approccia le
CRS deve comunque conoscere ed essere capace di eseguire) solo quando
strettamente necessari. Inoltre il rispetto della mucosa nasosinusale sana che
caratterizza le procedure di BSP, appare anch’esso in linea con EPOS 2012 dove
viene ribadito che gli steroidi intranasali rappresentano la classe
farmacologica a maggiore efficacia nelle rinosinusiti specie dopo la chirurgia.
La somministrazione di steroidi per via nasale caratterizzati da qualsivoglia
parametri di assorbimento mucosale, trova infatti ostacolo se incontra una
mucosa sede di processi riparativi fibrocicatriziali o sinechiali quali si
osservano dopo una FESS tradizionale, mentre se ne favorisce la loro piena
efficacia quando la sede chirurgica sia stata oggetto di un delicato trattamento
di BSP con preservazione da ogni trauma mucoso. Dopo queste considerazioni, per
quanto concerne le indicazioni, potremmo riassumere in modo schematico che la
BSP si inserisce in una fascia di azione di nuova concezione compresa tra la
terapia medica e l’intervento chirurgico di FESS.
Un ulteriore sviluppo di questa tecnologia ci
consente oggi di lasciare all’interno del seno trattato un sottile
palloncino-serbatoio, lo stratus, che contiene una riserva di farmaco
steroideo a lento rilascio: un vero e proprio stenting che mantiene
aperto l’ostio del seno frontale dopo la BSP o favorisce il drenaggio etmoidale
(una sorta di sinuplastica etmoidale), facilmente rimovibile in ambulatorio dopo
14 o 28 giorni.
La tecnologia dilatativa a palloncino, come detto,
può essere impiegata da sola o integrata, se necessario, nell’ambito di un
trattamento endoscopico FESS, con debrider o strumentario freddo,
configurando una procedura ibrida, che rimane comunque volta a risparmiare la
regione degli osti da traumi chirurgici. Inoltre giova ribadire come l’essere
già stati sottoposti a BSP non controindica la somministrazione contestuale di
tutte le terapie mediche, e non limita le future opzioni terapeutiche
chirurgiche per i pazienti (FESS o altri interventi nasali) 5,9.
La BSP, rispetto ai precedenti approcci chirurgici
della FESS, sta consentendo il trattamento di patologie flogistiche nasosinusali
intercettate a diverso grado di manifestazioni cliniche al fine di espandere le
opportunità terapeutiche per i pazienti (con un intervento che si adatti alla
malattia del paziente e non viceversa), per cui sarebbe più opportuno parlare
oggi di una nuova concezione della terapia degli spazi di transizione
nasosinusali 3, 12, 14. Possiamo pertanto oggi riassumere un update
degli obiettivi di una BSP in:
·
terapia precoce delle CRS
·
possibilità di ridurre l’evoluzione
verso la cronicizzazione delle rinosinusiti
·
terapia delle rinosinusiti ricorrenti
·
terapia delle rinosinusiti
barotraumatiche ricorrenti
·
terapia delle cefalee rinogene.
Nel corso degli ultimi anni l’obiettivo della
nostra attività di informazione e formazione è stato teso a codificare il
corretto posizionamento di questa procedura tra le opzioni terapeutiche
chirurgiche nasosinusali per le CRS, favorendone, ove è conosciuta e praticata,
la completa diffusione rendendola l’attuale gold standard.
DILATAZIONE DELLA TUBA DI EUSTACHIO CON BALLOON: LA TUBOPLASTICA DILATATIVA
L’evoluzione delle abitudini e degli stili di vita propri del terzo millennio,
porta oggi la gran parte della popolazione a frequenti viaggi aerei o su treni
ad alta velocità, e magari a successive attività ricreative quali immersioni
subacquee o escursioni montane in quota. Il proliferare delle compagnie aeree e
degli aeromobili con la tendenza delle spese al ribasso, unita alla maggiore
offerta concorrenziale reciproca di aerei e treni, ha determinato la frequente
condizione di ritardi negli orari di partenze e di arrivo anche per il loro
sovrapporsi negli spazi di transito, con la conseguente ricerca del rispetto o
del recupero dei tempi schedulati a danno dell’accuratezza nella
pressurizzazione delle cabine con relative ripercussioni tubotimpaniche, in
passato di più rara osservazione. Tali repentine escursioni di pressione possono
determinare l’insorgenza di forti dolori all’orecchio accompagnati da fastidiosi
ovattamenti auricolari, specie in soggetti predisposti in quanto sofferenti di
riniti e difficoltosa respirazione nasale. In particolare sembra essere proprio
la condizione di ostruzione respiratoria nasale protratta, specie durante l’ età
evolutiva del mascellare superiore, a determinare le anomalie nello sviluppo
tubarico che portano nel tempo alla sua disfunzione 15. Questa
condizione è denominata disfunzione tubarica ed è stata tradizionalmente
trattata con le uniche possibilità a disposizione, cioè sedute ripetute e di
lunga durata di insufflazioni tubariche di aria in ambiente termale, con
risultati spesso solo parziali e con necessità di ripetizione delle stesse a
cadenza periodica e relativa spesa economica per il paziente. Tali terapie
inalatorie termali prevedono di sottoporre i pazienti a ripetute terapie
relativamente invasive e gravate dal discomfort/dolore legato all’introduzione
quotidiana (fino a 10-12 giorni complessivi) di una cannula rigida dal naso sino
a raggiungere l’orificio tubarico in rinofaringe.
La disfunzione per ostruzione della tuba di
Eustachio è una patologia di frequente riscontro in età pediatrica (incidenza
1-5%, 40% dei bambini sino ai 10 anni di età sia pure temporanea) ma che puo
persistere anche nell’adulto 15. Molteplici le cause determinanti,
tra le quali l’ipertrofia adenoidea, la rinopatia cronica ipertrofica ed
ipersecretiva allergica o vasomotoria, le infezioni ricorrenti o croniche delle
alte vie respiratorie, il reflusso faringolaringeo, alterazioni dello sviluppo
del mascellare superiore, gli esiti di precedenti interventi chirurgici del
rinofaringe o per palatoschisi, esiti di radioterapia del rinofaringe. Sono ben
note le caratteristiche della tuba di Eustachio e la sua peculiare funzione per
la salute dell’orecchio medio e per la prevenzione di molte patologie
potenzialmente gravi oltre che invalidanti per una normale vita sociale. La
disfunzione ostruttiva della tuba è un difetto cronico funzionale per il quale
le capacità di regolare aerazione, ventilazione ed auto pulizia dell’orecchio
medio sono limitate (Fig.3). Il sintomo principale è l’abbassamento uditivo con
senso di pressione auricolare, ripienezza uditiva, sino a vero e proprio dolore
dell’orecchio, accompagnato dalla necessità di eseguire frequentemente manovre
di compensazione (Valsalva) con il naso chiuso, alla ricerca di ottenere una
canalizzazione che liberi dal fastidioso senso di ovattamento.
Le conseguenze di tale disfunzione includono lo
sviluppo di otiti croniche che sono mantenute attive proprio da cattivo
funzionamento e ventilazione della tuba, e che possono portare a un difetto a
carico dell’orecchio medio con riduzione di udito.
Un concetto terapeutico totalmente innovativo, mutuato dalla esperienze della
Sinuplastica balloon estendendo il suo campo di azione posteriormente sino al
rinofaringe, è stato recentemente introdotto da Sudhoff per il trattamento
della disfunzione cronica della tuba,
utilizzando un catetere con palloncino distale gonfiabile, che viene introdotto
nella tuba utilizzando uno speciale microendoscopio 15, 16. Il
microendoscopio è progettato in modo da permettere che il catetere per la
dilatazione possa essere introdotto nella tuba in maniera controllata e delicata
senza danneggiare alcuna struttura e in completa sicurezza. Questa procedura è
minimamente invasiva ed estremamente delicata per il paziente.
Il principio del trattamento, come detto, è
similare a quello della dilatazione con palloncino nelle stenosi vascolari e
recentemente si è diffuso in ORL per il trattamento delle sinusiti ostruttive
croniche. I casi di stenosi tubarica sottoposti a tubo-dilatazione con
palloncino hanno dimostrato in diversi studi grande efficacia ed assenza di
effetti collaterali, con rapido miglioramento dei sintomi ostruttivi auricolari
dei pazienti.
L’utilizzo di questa tecnologia, che consente la
dilatazione della porzione cartilaginea della tuba di Eustachio, rappresenta la
prima vera alternativa nel trattamento delle infiammazioni croniche
dell’orecchio medio, correlate alle disfunzioni della tuba di Eustachio, aprendo
una nuova strada per un trattamento fisiopatologico ed atraumatico del problema
16.
Sempre di recente è stata descritta l’efficacia di
una nuova forma di energia che non produce danno termico denominata Risonanza
Quantica Molecolare (RQM), sullo shrinkage dei turbinati, caratterizzata dal
rispetto della delicata mucosa nasale e dalla assenza di danno termico 17.
Sulla base della esperienza pregressa che avevamo
maturato negli anni precedenti con la sinuplastica dilatativa balloon-assistita
abbiamo cercato di migliorare la metodica di tubodilatazione balloon secondo una
tecnica ulteriormente modificata rispetto a quella descritta da Sudhoff,
associata ad una tecnica personale di shrinkage dell’ostio tubarico rinofaringeo
mediante RQM, al fine di rendere l’approccio più familiare al chirurgo
endoscopista e completarne l’azione sulle componenti patogenetiche del disturbo.
La procedura chirurgica associata da noi presentata di tubodilatazione balloon e
contestuale RQM-shrinkage tubarico ha consentito nella maggioranza dei pazienti
trattati un efficace trattamento miniinvasivo e completo della disfunzione
tubarica, mediante azione combinata su entrambe le componenti ostruttive alla
base patogenetica del disturbo clinico. Con un unico atto chirurgico è infatti
possibile dilatare il tratto cartilagineo della tuba e liberare il suo ostio
distale a livello rinofaringeo.
Lo shrinkage tubarico RQM rappresenta il naturale
completamento della dilatazione tubarica quando si pensi alla iperplasia
infiammatoria della mucosa rinofaringea che spesso coinvolge il torus tubarico
quasi sempre associata nelle condizioni di stenosi di vecchia data, associate a
stati flogistici cronici.
|

Fig.1: Balloon 6x16 per BSP, estremità distale con
markers radiopachi e di orientamento |
|
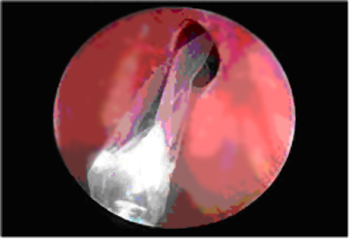
Fig.2: Sinuplastica del recesso frontale per
trattamento di sinusite ostruttiva
|
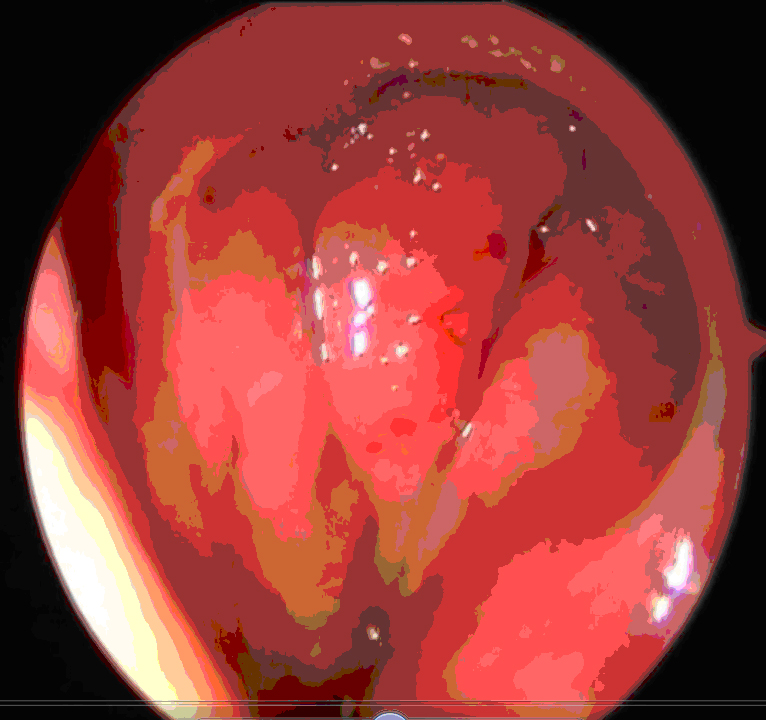
Fig.3.Ipertrofia del torus tubarius sinistro con
stenosi tubarica, osservazione endoscopica angolata dalla fossa nasale
controlaterale (preoperatorio) |
BIBLIOGRAFIA
1. Di Rienzo
Businco L, Di Rienzo Businco A, Lauriello M. Comparative study on the
effectiveness of Coblation-assisted turbinoplasty in allergic rhinitis.
Rhinology 2010 Jun;48(2):174-178.
2.
Halawi AM, Smith SS, Chandra RK. Chronic rhinosinusitis: epidemiology and cost.
Allergy Asthma Proc. 2013 Jul-Aug;34(4):328-334.
3.
Di Rienzo Businco L. Sinuplastica
dilatativa e preservazione delle strutture nella chirurgia miniinvasiva delle
rinosinusiti. In Atti 7° corso teorico-pratico sulla rinite allergica e
patologie associate, S.Teatro, Complesso monumentale S.Spirito in Saxia, Roma
aprile 2012
4.
Addolorato G, Ancona C, Capristo E, et al.
State and anxiety in women affected by allergic and vasomotor rhinitis. J
Psychosom Res 1999, vol.22, 3: 283-289
5. Catalano PJ.
Balloon dilation technology: let the truth be told. Curr Allergy Asthma Rep 2013
Apr;13(2):250-254.
6. Levine SB,
Truitt T, Schwartz M, Atkins J. In-office stand-alone balloon dilation of
maxillary sinus ostia and ethmoid infundibula in adults with chronic or
recurrent acute rhinosinusitis: a prospective, multi-institutional study
with-1-year follow-up. Ann Otol Rhinol Laryngol. 2013 Nov;122(11):665-671.
7. Rizzi MD,
Kazahaya K. Pediatric chronic rhinosinusitis: when should we operate? Curr Opin
Otolaryngol Head Neck Surg. 2014 Feb;22(1):27-33.
8.
Thottam PJ, Haupert M, Saraiya S, et al. Functional endoscopic sinus surgery
(FESS) alone versus balloon catheter sinuplasty (BCS) and ethmoidectomy: a
comparative outcome analysis in pediatric chronic rhinosinusitis.
Int J Pediatr Otorhinolaryngol. 2012 Sep;76(9):1355-1360.
9.
Di Rienzo Businco L. ORL per immagini.
Lozzi editore, 2010, 145-147
10. Di Rienzo
Businco L. Nuove tecnologie nella terapia delle ostruzione respiratoria delle
vie aeree. Boll SMORRL 2009, 32: 33-36
11. Levine HL,
Sertich AP, Hoisington DR, et al. Multicenter registry of balloon catheter
sinusotomy outcomes for 1,036 patients. Ann Otol Rhinol Laryngol. 2008
Apr;117(4):263-270.
12. Weiss RL,
Church CA, Kuhn FA, et al. Long-term outcome analysis of balloon catheter
sinusotomy: two-year follow-up. Otolaryngol Head Neck Surg. 2008 Sep;139(3 Suppl
3):S38-46.
13. Fokkens WJ,
Lund VJ, Mullol J, et al. EPOS 2012: European position paper on rhinosinusitis
and nasal polyps 2012. A summary for otorhinolaryngologists. Rhinology. 2012
Mar;50(1):1-12.
14. Levine H,
Rabago D. Balloon sinuplasty: a minimally invasive option for patients with
chronic rhinosinusitis. Postgrad Med. 2011 Mar;123(2):112-118.
15. Di Rienzo
Businco L. New mini-invasive approaches with MQR to airways pathologies. In:
Proceedings 6° course on allergic rhinitis and respiratory pathologies, S.Teatro,
S.Spirito in Saxia. Rome: SMORRL; 2011. p. 71-73.
16.
Di Rienzo Businco L, Laurino S, Cipriani O, et al.
Balloon dilation tuboplasty and tubaric ostium shrinkage in the treatment of
Eustachian tube obstruction. Int Adv Otol 2012; 8; 354-359
17.
Di Rienzo Businco L, Laurino S, Di Rienzo Businco A, et al.
Turbinoplasty with Quantic Molecular Resonance in the treatment of persistent
moderate-severe allergic rhinitis: comparative analysis of efficacy. American
Journal Rhinol Allerg 2014, 2: 131-139.
Lino Di Rienzo Businco, dirigente U.O. Otorinolaringoiatria, Ospedale S.Spirito
- Roma
Andrea Di Rienzo Businco, dirigente U.O. Allergologia Pediatrica, Ospedale
S.Pertini - Roma


